Componentes do Sistema Urinário
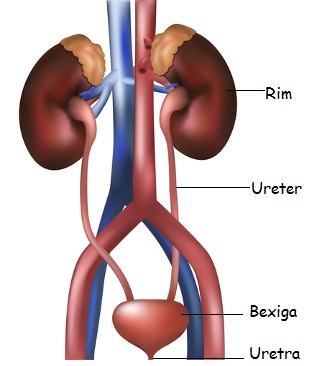
O sistema urinário é constituído por:
- dois rins
- dois ureteres
- uma bexiga
- uma uretra
Os rins fazem a maior parte do trabalho no sistema urinário. As outras partes do sistema são principalmente vias de passagem e áreas de armazenamento. A urina é produzida nos rins, passa pelos ureteres até a bexiga (onde é armazenada) e é lançada ao exterior pela uretra.
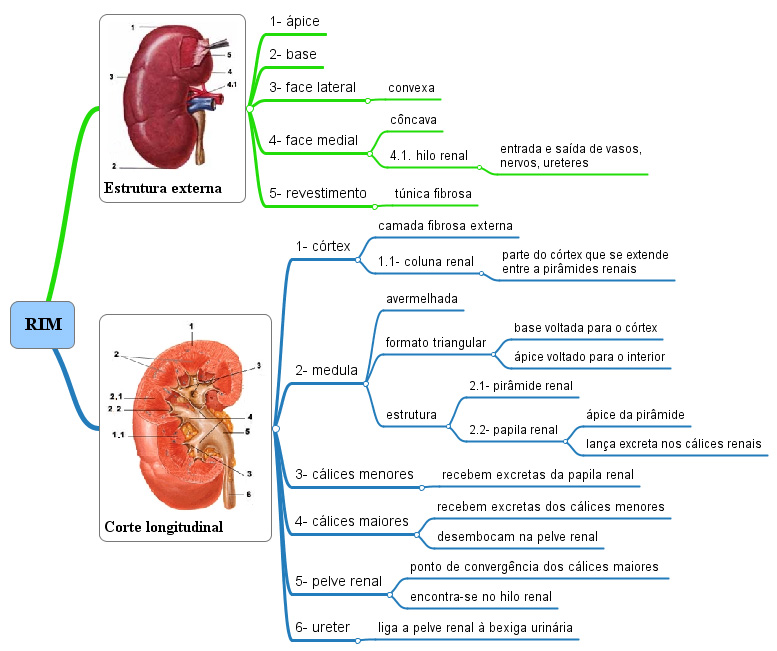
Rins
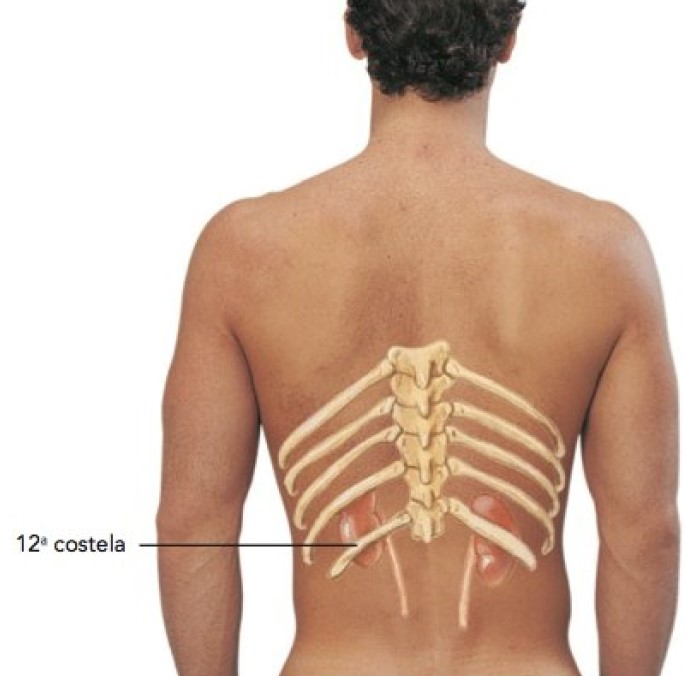
Os rins são dois órgãos avermelhados, com formato de um grão de feijão, localizados na parede posterior (dorsal) do abdome, logo abaixo do diafragma, fora da cavidade peritoneal (são órgãos retroperitoneais). Estão localizados entre os níveis das últimas vértebras torácicas e da terceira vértebra lombar, uma posição em que são parcialmente protegidos pelo 11º e 12º pares de costelas. Essa posição, porém, é uma faca de dois gumes porque, em caso de fratura, essas costelas inferiores podem perfurar os rins e causar danos significativos, até mesmo com risco de vida. O rim direito está em posição um pouco inferior ao esquerdo porque o fígado ocupa espaço considerável no lado direito superiormente ao rim.
Cada rim de um humano adulto pesa cerca de 150 gramas e tem o tamanho aproximado de uma mão fechada.
Anatomia
Três camadas de tecido conjuntivo envolvem cada rim:
- A cápsula fibrosa, uma cápsula transparente e resistente, que impede que infecções das regiões vizinhas se espalhem para o rim.
- A cápsula adiposa (perirrenal), massa de tecido adiposo que envolve a cápsula fibrosa e também protege o rim contra traumatismos e o mantém firme no lugar na cavidade abdominal.
- A fáscia renal, uma camada externa de tecido conjuntivo denso e fibroso que ancora o rim e a glândula suprarrenal às estruturas circundantes.
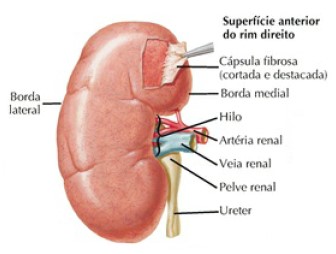
Como tem formato de grão de feijão, o rim apresenta uma borda convexa e outra côncava. A borda côncava de cada rim fica voltada para a coluna vertebral, e na sua região central se situa o hilo renal, onde entram e saem vasos sanguíneos, entram nervos e saem os ureteres.
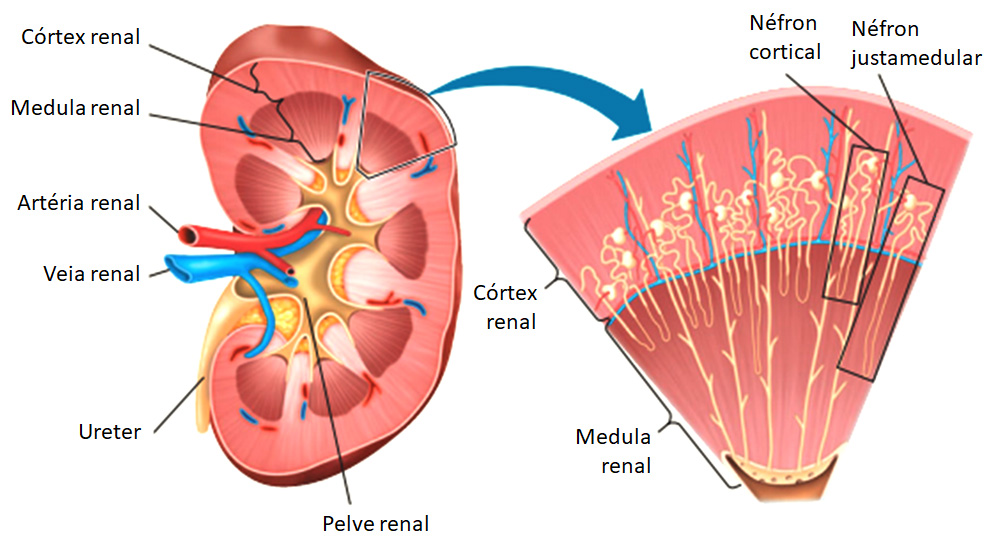
Internamente, cada rim tem um córtex renal externo (vermelho-claro) e uma medula renal interna (marrom-avermelhada, mais escura), a qual se ajusta à pelve renal, porção inicial dilatada em forma de funil de cada ureter, que deixa o rim pelo hilo.
A medula renal é formada por várias pirâmides renais cônicas (pirâmides de Malpighi). A base (extremidade mais larga) de cada pirâmide está voltada para o córtex renal e seu ápice (extremidade mais estreita), denominado papila renal, se projeta para o espaço da pelve renal. Da base de cada pirâmide partem os raios medulares, que penetram a região cortical.
O córtex renal estende-se da cápsula fibrosa até as bases das pirâmides renais e os espaços entre elas. É dividido em zona cortical externa e zona justamedular interna. As partes do córtex renal que se estendem entre as pirâmides renais são denominadas colunas renais.
Extensões ramificadas da pelve formam 2 ou 3 cálices maiores, cada um dos quais se subdivide para formar diversos cálices menores, áreas em forma de taça que circundam as papilas. Os cálices coletam a urina, que drena continuamente das papilas, e a liberam na pelve renal. A urina então flui pela pelve renal e para dentro do ureter, que a conduz até a bexiga, onde é armazenada. As paredes dos cálices, da pelve e do ureter contêm músculo liso que se contrai de forma rítmica para propelir a urina por peristalse ao longo do seu trajeto.
Um lobo renal é formado por uma pirâmide renal, a área sobrejacente de córtex renal e metade de cada coluna renal adjacente.
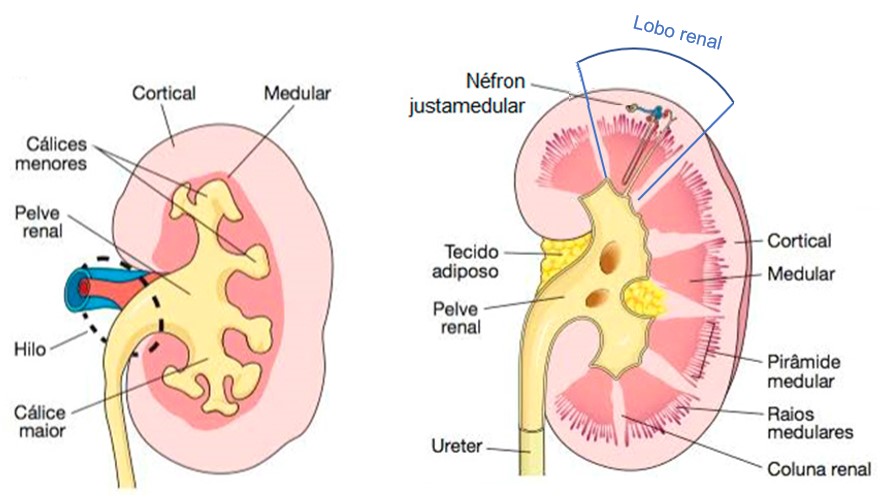
Juntos, o córtex renal e as pirâmides da medula renal constituem o parênquima ou a porção funcional do rim. No parênquima estão as unidades funcionais do rim: cerca de um milhão de estruturas microscópicas denominadas néfrons.
Néfrons
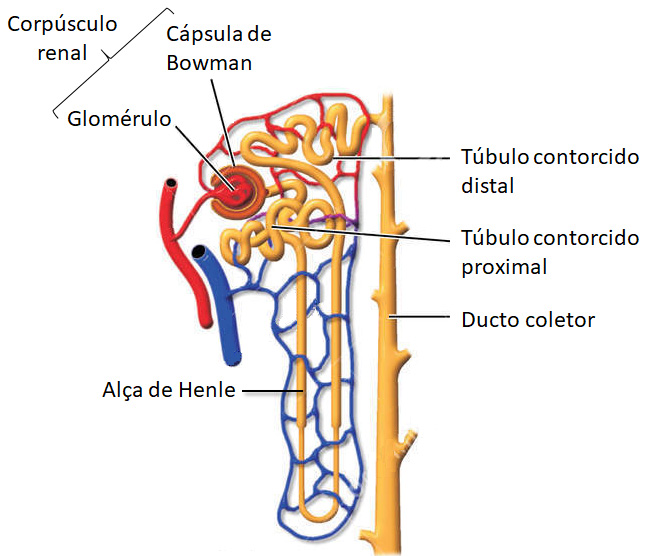
Os néfrons são as unidades funcionais dos rins. Cada néfron tem duas partes:
- um corpúsculo renal, onde é filtrado o plasma sanguíneo,
- um túbulo renal (ou túbulo néfrico), que recebe o líquido filtrado.
Os dois componentes do corpúsculo renal são o glomérulo, rede capilar onde é filtrado o plasma sanguíneo, e a cápsula glomerular (cápsula de Bowman), um cálice de parede dupla que tem entre as duas camadas uma cavidade que recebe filtrado dos capilares.
O endotélio dos capilares glomerulares é fenestrado ("perfurado"), o que os torna extremamente porosos. Isso permite que uma grande quantidade de fluido rico em solutos e praticamente sem proteínas, passe do sangue para dentro da cápsula glomerular. Esse fluido derivado do plasma, ou filtrado, é a matéria-prima que os túbulos renais irão processar para formar a urina.
Seguindo a ordem da passagem do líquido (filtrado), o túbulo renal (ou túbulo néfrico) é formado por três regiões distintas:
- um túbulo contorcido proximal: parte do túbulo unida à cápsula glomerular,
- alça de Henle (alça néfrica): parte mais afastada da cápsula glomerular,
- túbulo contorcido distal.
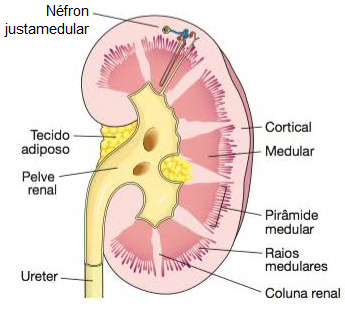
O corpúsculo renal e os dois túbulos contorcidos estão dentro do córtex renal; algumas alças de Henle permanecem no córtex renal e outras estendem-se até a medula renal, fazem uma curva de 180º e voltam ao córtex renal.
Cerca de 80 a 85 % dos néfrons são néfrons corticais. Os corpúsculos renais estão na porção externa do córtex renal e têm alças do néfron curtas, que estão situadas principalmente no córtex e só penetram na região externa da medula renal. Os outros 15 a 20% dos néfrons são néfrons justamedulares; os corpúsculos renais situam-se profundamente no córtex, perto da medula, e têm alças de Henle longas que se estendem até a região mais profunda da medula.
Na última parte do túbulo contorcido distal , e em continuidade com os túbulos coletores, há dois tipos diferentes de células. A maioria é de células principais, que têm receptores tanto para o hormônio antidiurético (ADH) quanto para a aldosterona, dois hormônios que controlam as funções tubulares. As células intercaladas, em quantidade menor, participam da homeostasia do pH sanguíneo. Os ductos coletores seguem para grandes ductos papilares, revestidos por epitélio simples colunar.
Os túbulos contorcidos distais desembocam em túbulos coletores, que por sua vez desembocam em um tubo mais calibroso, o ducto coletor, que se dirige para a papila renal.
Vasos sanguíneos
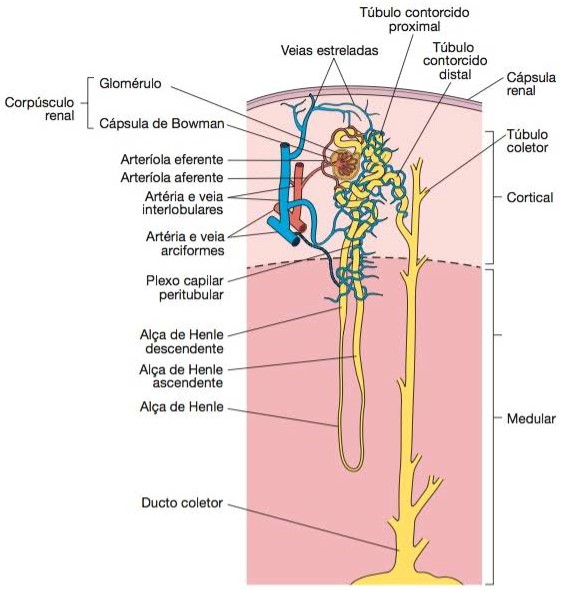
O sangue a ser filtrado pelos rins é arterial, trazido pelas artérias renais (direita e esquerda), ramos da artéria aorta. As artérias renais se ramificam muito no interior do órgão, originando grande número de arteríolas aferentes, onde cada uma ramifica-se no interior da cápsula de Bowman do néfron, formando um enovelado de capilares muito delgados, o glomérulo renal (glomérulo de Malpighi). Este fica abrigado pela cápsula renal (cápsula de Bowman) e juntos compõem um dos inúmeros corpúsculos renais. Os capilares do glomérulo reúnem-se para formar uma arteríola eferente, cujo diâmetro é menor que o da arteríola aferente. A arteríola eferente conduz o sangue para fora do glomérulo em direção a uma trama de capilares ao redor dos túbulos néfricos.
Por fim, os capilares reúnem-se e formam vênulas e, depois, veias. O sangue, agora venoso, recolhido por um ramo da veia renal é levado até a veia cava.
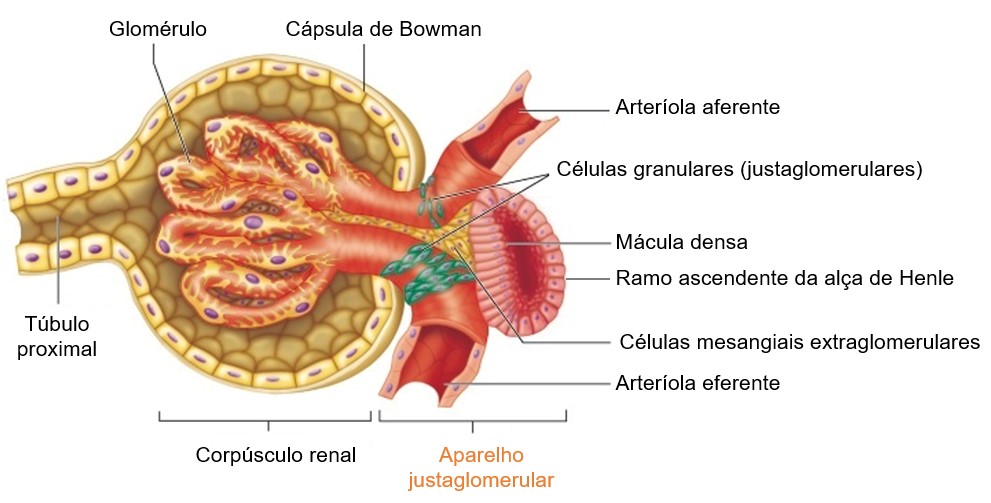
Aparelho justaglomerular (AJG)
Em cada néfron, a parte final do ramo ascendente da alça de Henle faz contato com a arteríola aferente que irriga o corpúsculo renal e apresentam-se modificados. Por serem compactadas, as células colunares tubulares nessa região recebem o nome de mácula densa. Ao longo da mácula densa, a parede da arteríola aferente (e, às vezes, da arteríola eferente) contém fibras musculares lisas modificadas denominadas células granulares ou células justaglomerulares (células JG). Essas células produzem a renina, enzima que atua no controle da excreção de sódio e da pressão arterial (inclusive dentro dos rins), através do sistema renina-angiotensina-aldosterona (SRAA).
A mácula densa, as células justaglomerulares e células com citoplasma claro de função pouco conhecida denominadas células mesangiais extraglomerulares formam um conjunto conhecido como aparelho justaglomerular (AJG). O túbulo contorcido distal inicia-se pouco depois da mácula densa.
Ureteres
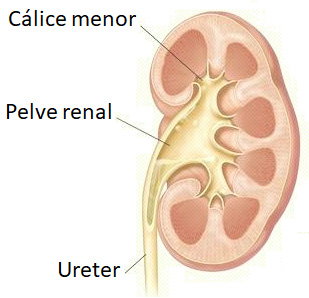
Os ureteres são dois tubos (direito e esquerdo) fibromusculares ocos, estreitos e de paredes espessas, com 25 a 30 cm de comprimento e diâmetro que varia de 1 mm a 10 mm ao longo do trajeto entre a pelve renal e a bexiga.
A exemplo dos rins, os ureteres são retroperitoneais e sua função é transportar a urina da pelve renal até a bexiga urinária, através de ondas de contrações peristálticas do tecido muscular liso de suas paredes.
Na base da bexiga, os ureteres fazem uma curva medial e atravessam a parede da bexiga obliquamente, de modo que se forma uma válvula fisiológica que impede o refluxo de urina.
Embora não haja válvula anatômica na abertura (óstio) de cada ureter na bexiga, a válvula fisiológica é bastante efetiva. A parte do ureter colocada na parede da bexiga mostra apenas músculo longitudinal, cuja contração abre a válvula e facilita a passagem de urina do ureter para a bexiga. À medida que a bexiga se enche de urina, a pressão interna comprime os óstios (aberturas) oblíquos dos ureteres e impede o refluxo de urina. Quando essa válvula fisiológica não funciona adequadamente, é possível que microrganismos da bexiga ascendam no ureter e infectem um rim ou ambos.
Bexiga
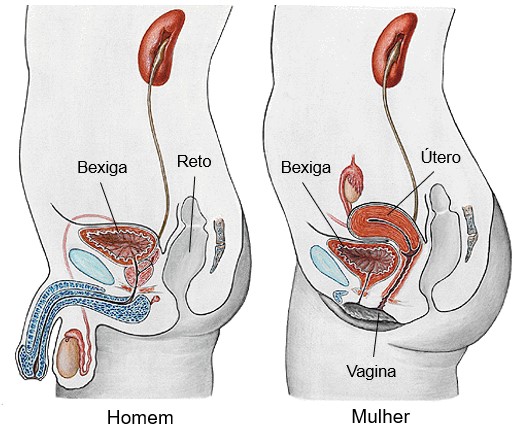
A bexiga armazena a urina formada pelos rins por algum tempo e depois expele para a uretra, que a conduz para o exterior. É um órgão muscular oco e distensível, situado na cavidade pélvica posteriormente à sínfise púbica (articulação responsável por unir os ramos direito e esquerdo do osso pubiano). Nos homens, ocupa posição diretamente anterior ao reto, enquanto nas mulheres está anterior à vagina e inferior ao útero.
As túnicas da parede da bexiga urinária são basicamente as mesmas da parte inferior do ureter:
- uma mucosa mais profunda, com epitélio de transição e lâmina própria subjacente (também há pregas na mucosa);
- uma túnica muscular intermediária, também denominada músculo destrusor, com três camadas de fibras musculares lisas: longitudinal interna, circular média e longitudinal externa;
- uma túnica adventícia ou serosa, camada superficial nas faces posterior e inferior (de tecido conjuntivo frouxo e contínua com a dos ureteres).
OBS.:
Os cálices, a pelve renal, o ureter e a bexiga têm a mesma estrutura básica, embora a parede se torne gradualmente mais espessa no sentido da bexiga.
O formato da bexiga depende do volume de urina que contém. Vazia, apresenta-se murcha; quando levemente distendida, torna-se esférica; à medida que aumenta o volume de urina, torna-se piriforme (em forma de pera) e se eleva até a cavidade abdominal. A capacidade média da bexiga é de 700 a 800 mL; é menor nas mulheres porque o útero ocupa o espaço logo superior à bexiga.
No assoalho da bexiga há uma pequena área triangular denominada trígono da bexiga. Os dois ângulos posteriores do trígono contêm os dois óstios dos ureteres; a abertura da uretra (o óstio interno da uretra) está no ângulo anterior. Como a mucosa está firmemente unida à muscular, o trígono tem aparência uniforme.
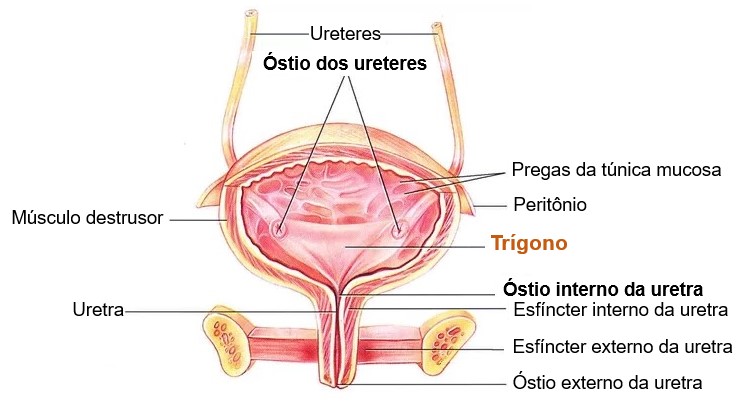
OBS.:
Ao redor da abertura interna (óstio interno) da uretra, as fibras musculares lisas circulares da bexiga formam o músculo esfíncter interno da uretra (involuntário); inferiormente a ele está o músculo esfíncter externo da uretra (voluntário), constituído de músculo esquelético.
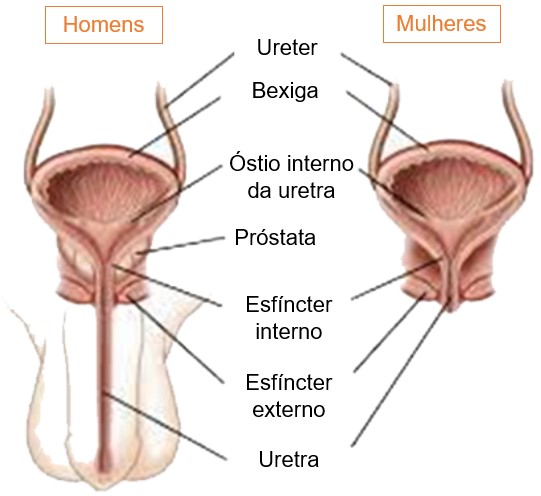
Uretra
A uretra elimina a urina do corpo. É um pequeno tubo que vai do óstio interno da uretra no assoalho da bexiga até o exterior do corpo, sendo a porção terminal do sistema urinário e a via de passagem para eliminar a urina do corpo; nos homens também dá saída ao sêmen (canal comum aos sistemas urinário e reprodutor ou genital).
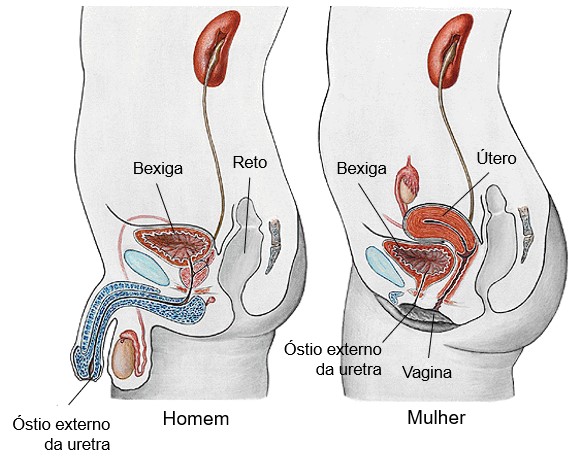
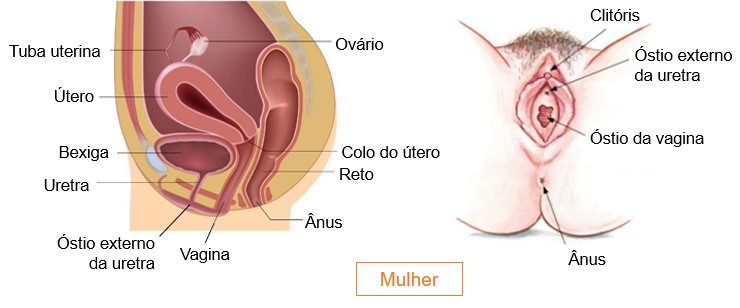
Nas mulheres, a uretra situa-se diretamente posterior à sínfise púbica, segue em direção oblíqua inferior e anterior, e tem comprimento de 4 cm. A abertura da uretra para o exterior, o óstio externo da uretra, está localizada entre o clitóris e o óstio da vagina.
Nos homens, a uretra também se estende do óstio interno da uretra até o exterior, mas o comprimento e o trajeto são muito diferentes do que se observa nas mulheres. Inicialmente, a uretra masculina atravessa a próstata, depois os músculos profundos do períneo e, por fim, o pênis, um percurso aproximado de 20 cm.
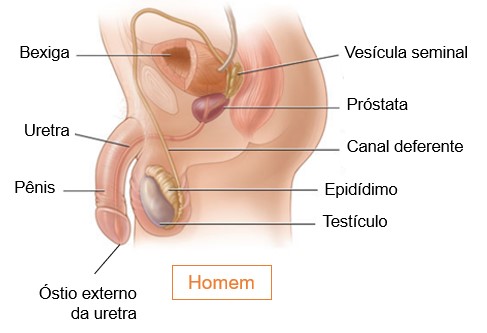
Transporte, armazenamento e eliminação da urina
A urina flui pelos cálices menores, que se juntam e formam os cálices maiores que, por sua vez, se reúnem e formam a pelve renal. Da pelve renal, a urina segue primeiro para o ureter e, depois, para a bexiga, onde é armazenada; em seguida, a urina é eliminada do corpo através da uretra.
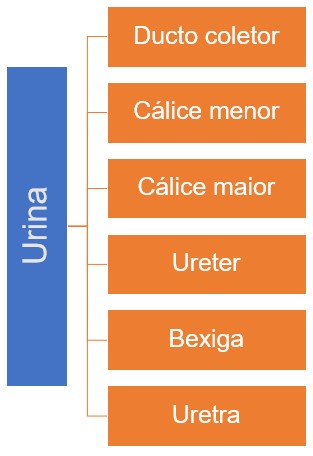
Excretas nitrogenadas
O ser humano apresenta como excreta principal a ureia, excretando também amônia e ácido úrico em menor quantidade.
O ácido úrico é o produto final do metabolismo das purinas (bases nitrogenadas provenientes do catabolismo de ácidos nucleicos). Porém, normalmente 90% dos metabólitos resultantes dos nucleotídeos adenina, guanina e hipoxantina (purinas) são reutilizados pelo organismo, de modo que a concentração de ácido úrico na urina final é cerca de 10-20 vezes mais alta do que no plasma.
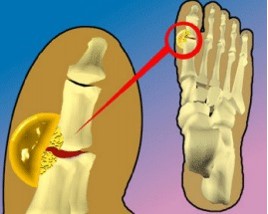
Entretanto, a excreção renal de ácido úrico pode igualar-se à produção normal quando a sua concentração no plasma e no filtrado glomerular está aumentada (hiperuricemia). Este é o caso, por exemplo, de quando há uma ingestão mais alta de purinas (especialmente em vísceras, extrato de carne, peixe, mexilhão, etc) e, a longo prazo, cristais de urato de sódio são precipitados muitas vezes. Assim, o excesso de ingestão de alimentos contendo purinas pode provocar o acúmulo de cristais de ácido úrico (o ácido úrico se deposita nos tecidos na forma de urato de sódio) nas articulações, ossos e rins, conduzindo a uma doença reumática denominada gota, que é resultante da concentração cronicamente elevada de ácido úrico/urato no plasma (hiperuricemia).
O ácido úrico é uma substância com baixa capacidade de solubilização. Em geral, os seus níveis no sangue precisam estar abaixo de 6,8 mg/dl para que ele fique totalmente diluído. Quanto mais acima desse limite o ácido úrico sanguíneo estiver, maior é o risco dele formar cristais e precipitar nas articulações, provocando o que chamamos de artrite gotosa ou, simplesmente, gota.
| Excreta nitrogenada | Valores normais | |
| Homem | Mulher | |
| Ácido úrico | 3,5 a 7,2 mg/dL | 2,6 a 6,0 mg/dL |
| Ureia | 19 a 49 mg/dL | |
Na maioria dos casos, o aumento da quantidade de ácido úrico no plasma (hiperuricemia) não causa sintomas, sendo descoberto apenas durante exame de sangue, em que é verificada concentração de ácido úrico acima de 6,8 mg/dL, ou exame de urina, em que podem ser visualizados microscopicamente cristais de ácido úrico (urato de sódio).
O aumento nas taxas de ácido úrico no plasma pode ocorrer tanto pela produção excessiva quando pela eliminação deficiente da substância. É importante saber que nem todas as pessoas que estiverem com a taxa de ácido úrico elevada (hiperuricemia) desenvolverão a gota e que 90% dos pacientes com esta condição têm gota primária, com uma predisposição genética.
A maioria dos portadores de gota é composta por homens adultos com maior incidência entre 40 e 50 anos e, principalmente em indivíduos com sobrepeso ou obesos, com vida sedentária e usuários de bebidas alcoólicas com frequência. As mulheres raramente desenvolvem gota antes da menopausa e geralmente tem mais de 60 anos de idade quando a desenvolvem.
Os fármacos com atividade uricosúrica (p. ex., benzobromarona) podem aumentar a excreção de ácido úrico e, assim, diminuir sua concentração plasmática.
Para maiores informações sobre gota, consulte:
- PINHEIRO, P. Ácido úrico alto – causa, sintomas e riscos. Disponível em: <https://www.mdsaude.com/reumatologia/acido-urico-alto/> Acesso em 27/06/2021.
- SOCIEDADE BRASILEIRA DE REUMATOLOGIA. Gota: doença inflamatória que acomete articulações e ocorre quando a taxa de ácido úrico está em níveis acima do normal. Disponível em: <https://www.reumatologia.org.br/doencas-reumaticas/gota/> Acesso em 27/06/2021.
